超声评估膈肌功能,看完这篇你也会!
https://mp.weixin.qq.com/s/UPoovd7njyfIGqQH7GZURg
膈肌是吸气功能的主要承载肌肉(占比 60%~80% )。在各种病理因素打击下(如膈神经损伤、中枢传导障碍、呼吸机诱导的膈肌萎缩等)均可导致膈肌功能发生障碍,从而使患者的自主呼吸无法维持足够的潮气量,导致呼吸功能衰竭。
传统技术如跨膈压力监测、膈神经刺激诱发肌电位、腹部 CT 和 X 线等技术均为有创监测。
床旁超声技术以其无创性、动态性、可重复对比等优势逐渐成为临床膈肌功能监测的一线技术。
膈肌结构和功能
膈肌是分隔胸腔与腹腔之间的肌纤维,膈肌的前后及外侧与胸壁相连,称为肋膈角,内侧与心脏相近,称为心膈角。
膈神经通过腔静脉裂孔,可传导来自大脑皮层的随意呼吸指令和来自脑干的不随意呼吸指令,进而控制呼吸运动。
平静时膈肌呈穹隆样向上膨出(图 1 )。
吸气相,膈肌收缩下降,整体胸廓容积增大,肺泡扩张,肺内压下降低于大气压,气体吸入肺;
呼气时,膈肌舒张回弹,胸廓容积减小,肺内压升高高于大气压,气体呼出肺。
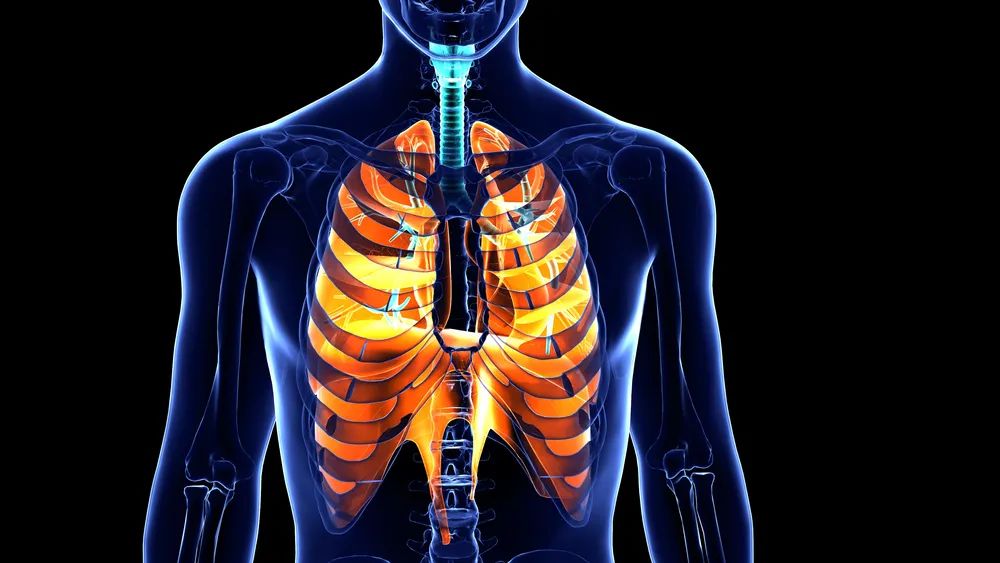
图 1 膈肌
膈肌移动度的超声测量
膈肌移动度在文献中常用 diaphragmatic excursion ,或者 diaphragmatic displacement 表示,该指标是指膈肌在吸气收缩时走过的位移。
膈肌移动度测量的适用探头是相控阵探头或凸阵探头。
既往文献中膈肌移动度测量的位点不同,有腋中线、腋前线、锁骨中线等。
据笔者经验,较好的测量位点在右侧锁骨中线至腋前线之间,将探头至于肋弓下缘,朝头侧方向下压,可获取右侧位的膈顶切面(图 2 )。
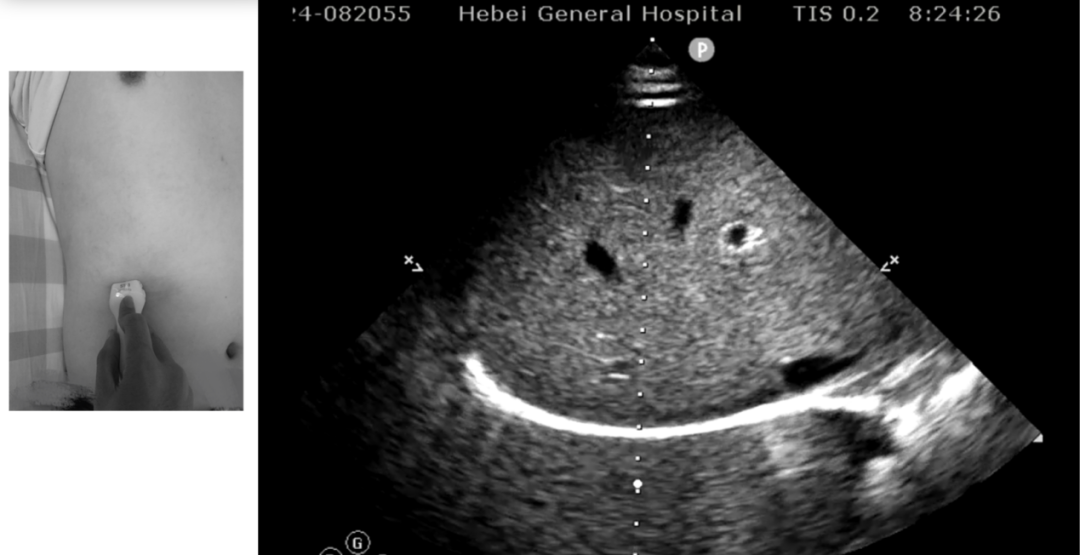
图 2 膈肌移动度的测量位点
为什么选择这个位点?因为此处是膈肌与取样线垂直的最佳位点,测量的膈肌位移最接近真实(视频 1 )。
视频 1 膈肌移动度的超声图像
切换 M 模式,观察 3 个平静呼吸周期,并测量周期内最高点(吸气末)至最低点(呼气末)的位移(图 3 )。
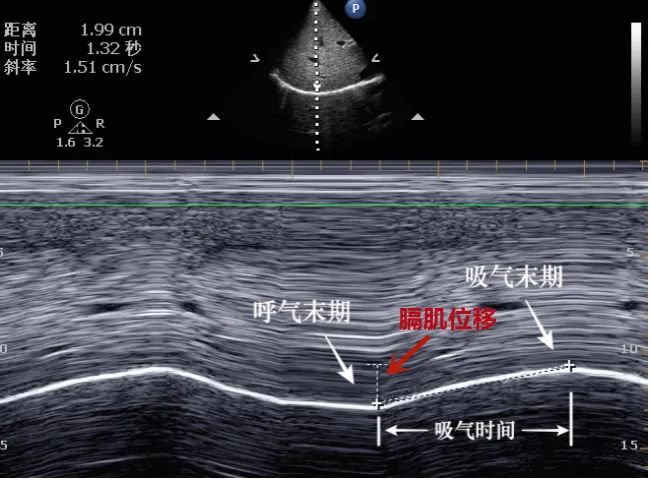
图 3 M 模式-膈肌移动度的测量(注:红色箭头所指的垂直测量,是膈肌位移)
膈肌移动度正常值
平静呼吸时为 1~3cm ,用力深吸气可达 7cm 左右。低于 1cm 时可提示膈肌功能障碍。
膈肌厚度和增厚率的超声测量
膈肌厚度测量采用浅表探头或血管探头(床旁机条件)。
将探头置于腋中线,可测量肋膈角处的膈肌厚度;探头置于右侧第 8-10 肋间隙,可测量右侧膈顶处的膈肌厚度(图 4 )。
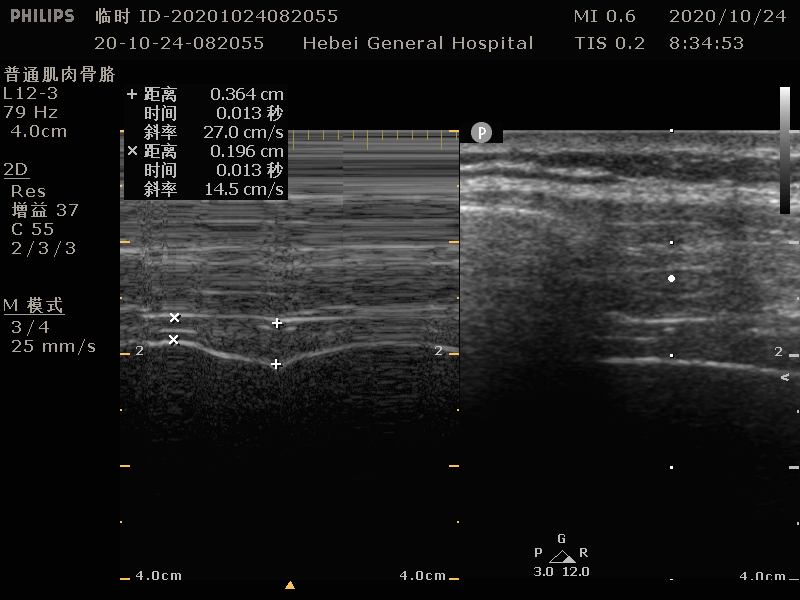
图 4 膈肌的超声征象(胸膜线和腹膜线之间为膈肌组织,测量时应从胸膜内缘量至腹膜内缘)
膈肌很薄,正常膈肌厚度应 >2mm ,低于 2mm 提示膈肌萎缩可能。
膈肌增厚率反映的是膈肌主动收缩时的增厚分数,可量化评估膈肌收缩能力(视频 2 和视频 3 )。
其公式为:(膈肌厚度吸气末 — 膈肌厚度呼气末)/ 膈肌厚度呼气末。
膈肌增厚率的正常值下限在文献中为 20%~36% 不等。
视频 2 正常膈肌吸气收缩增厚的超声表现
视频 3 萎缩的膈肌吸气收缩能力减弱的超声表现
切换 M 模式,取样线垂直于胸膜和腹膜,可获取膈肌厚度随时间变化(图 5 )。
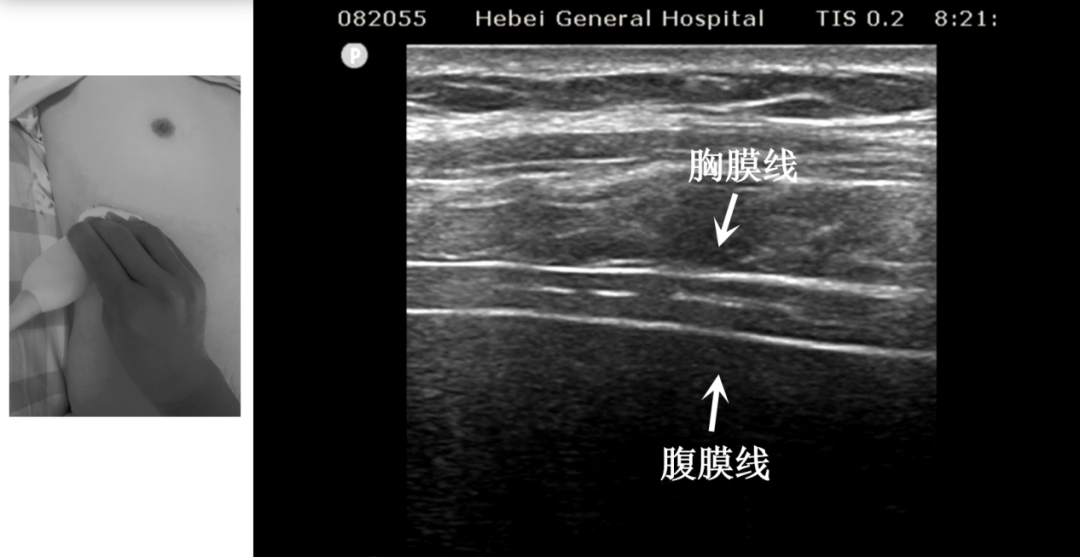
图 5 M 模式-膈肌厚度测量
机械通气诱导的膈肌功能障碍简述
机械通气诱导的膈肌功能障碍 (VIDD) 是接受呼吸机治疗患者较常见的合并症之一,机械通气占比越大(尤其 100% 控制型通气模式)、通气时间越长,膈肌萎缩的可能性越大。
《NEJM》 和 《Critical Care》 的两项研究告诉我们:
「 接受机械通气 18-69h 可导致膈肌肌纤维厚度下降超过 50% 」、「 机械通气前 72h 内膈肌萎缩最明显,厚度平均每日减少 10.9% 」。
一旦接受机械通气,尤其控制模式,膈肌在 48h 内即可发生萎缩,且膈肌的萎缩速度是骨骼肌的 8 倍左右。
笔者从研究生时期至今,多年致力于急危重症患者的心肺超声与膈肌超声监测,对重症机械通气患者的膈肌形态和功能尤其重视。
呼吸机是用于抢救呼吸衰竭或骤停的危急状态,但是,当患者自主呼吸功能恢复后,应尽早撤机拔管,否则随着通气时间延长,膈肌功能障碍发生率越高,预后越差,最终可能形成呼吸机依赖,而无法脱机。
因此,接受机械通气患者,每日给予膈肌超声动态评估,是筛查膈肌功能的良好方案。
小 结
对于膈肌功能监测,超声相较于 CT 和 X 线的优势在于动态评估,可直观感受膈肌的运动状态。
膈肌移动度,代表膈肌吸气时走过的位移,膈肌移动越多,肺容积扩展就越多,从而吸入肺内气体就越多。
因此膈肌移动度,是评估机体每次吸气时,能否吸入足够机体需要的气体的指标,可代表肺通气能力。
膈肌厚度,是评估膈肌是否发生萎缩。
膈肌增厚率,是评估膈肌肌纤维的主动收缩功能,可代表膈肌的力量。
